
益生菌的本质是什么?如何分类?除了导致感染,益生菌常见的毒副作用还有哪些?怎样规避益生菌的不良反应,又能对治疗疾病起到最大的帮助?
在《警惕益生菌所致的严重不良反应》一文中,着重强调益生菌的不合理应用可导致严重细菌和真菌败血症,甚至导致死亡。通过对文章学习,我们知道,并非所有患者使用益生菌的均能导致感染等不良反应,严重不良反应主要见于免疫力低下的重症患者及早产儿等。事实上,除了继发感染外,益生菌的不合理使用还会导致其他毒副作用。为了让读者更加全面认识益生菌,帮助读者从本质上掌握益生菌的临床应用。
知其然,更要知其所以然。重病因,正本溯源,才能明辨是非;重病生,明确机制,才能掌舵转归。那么,益生菌的本质是什么?益生菌的分类如何?除了导致感染,益生菌常见的毒副作用还有哪些?怎样规避益生菌的不良反应,又能对治疗疾病起到最大的帮助?
2001年,WHO将益生菌定义为“通过摄取适当的量,对宿主有益的活性微生物”。益生菌可以是单一菌株,也可以是多种菌株,甚至是他们的发酵产物。因此,益生菌更为准确的定义是,一类对人体有益的微生态制剂。
一、益生菌的分类
益生菌主要是人类和动物肠道内正常生理性菌和非肠道菌。我国于1996年公布了10种菌:乳酸杆菌类、粪链球菌、双歧杆菌类、酵母菌等等。目前常用的益生菌军中主要包括三大类:双歧杆菌、乳酸杆菌和链球菌。
具体菌种
双歧杆菌:青春双歧杆菌、短双歧杆菌、两岐双岐杆菌、婴儿双岐杆菌等;
乳酸杆菌:嗜酸乳杆菌、保加利亚乳杆菌、干酪乳杆菌、发酵乳杆菌、胚芽乳杆菌、短乳杆菌、纤维二糖乳杆菌、乳酸乳杆菌等;
链球菌:粪链球菌、乳链球菌、嗜热链球菌、乙酸乳酸双链球菌等。
临床上,应用最多的益生菌是乳酸杆菌和双歧杆菌,从上世纪59年代开始,酵母菌也做为益生菌在国际上得到广泛的利用。酵母菌的种类繁多,最着名的是酿酒酵母菌。其中,布拉氏酵母菌是酿酒酵母菌的一种,广泛用于抗生素相关腹泻的治疗。此外,明串球菌属、足球菌属、丙酸杆菌属和芽孢杆菌属的菌种也可用作益生菌。
二、益生菌的毒副作用
近年来,随着益生菌在临床的广泛应用,其所致的毒副作用也越来越引起人们的关注,益生菌的毒副作用最常见的是感染,其次是基因转移、促发有害代谢活动等,最严重的并发症是酵母真菌血症。
在《警惕益生菌所致的严重不良反应》一文中,着重强调益生菌的不合理应用可导致严重细菌和真菌败血症,益生菌最严重的并发症是酵母真菌血症,甚至导致死亡。我们还提到,并非所有患者使用益生菌的均能导致感染等不良反应,严重不良反应主要见于免疫力低下的重症患者及早产儿等等。
益生菌经常用于抗生素相关的肠道菌群紊乱,2008年Mater等研究发现,耐万古霉素基因可以从肠球菌转移至商业菌株嗜酸乳杆菌,该基因转移在应用抗生素治疗的小鼠消化道内得到证实。因此推测,耐万古霉素基因转移可能发生在人类消化道,尤其是免疫低下者或在接受抗生素治疗者。当乳酸菌的耐药性转移到致病菌中,将产生耐药!
有报道1例短肠综合征发生乳酸酸中毒患者经改善治疗两年后,由于应用了益生菌,再度引发乳酸酸中毒;抗生素的应用也导致肠道内耐药性菌种(益生菌)过量繁殖。一些乳酸菌同时具有还原酶和水解酶的活性,如氨基酸脱羧酶及硝基还原酶等,这些酶可能在肠道中催化产生致癌物质或其他肠内毒素。
三、如何规避益生菌的不良反应
2015年,第4 届耶鲁/哈佛益生菌工作组发布了《益生菌应用推荐意见——2015年会议记录与共识意见更新》。共识中推荐益生菌可以用于抗生素相关性腹泻、艰难梭菌相关性腹泻、炎症性肠病、肠易激综合征、坏死性小肠结肠炎和儿童腹泻的预防或/和治疗,并首次增加了益生菌在肝病中的应用推荐。推荐等级仍分为A、B、C级。因此,我们在临床选择应用益生菌制剂时,应逐渐由经验治疗向循证治疗转变,并在循证治疗的基础上制定适合患者的个体化治疗方案。
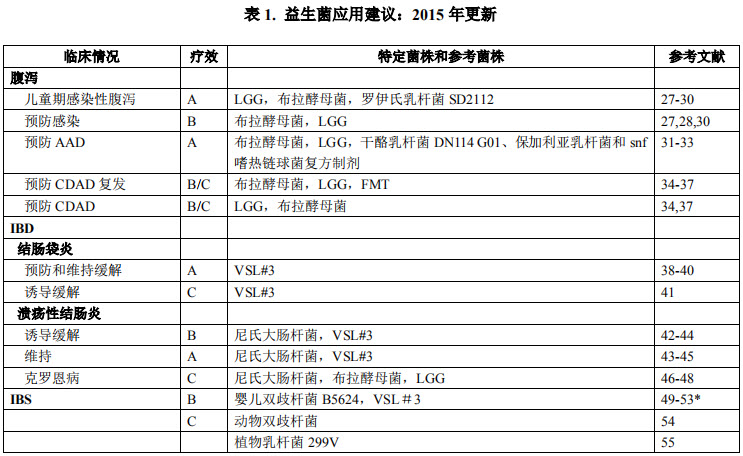
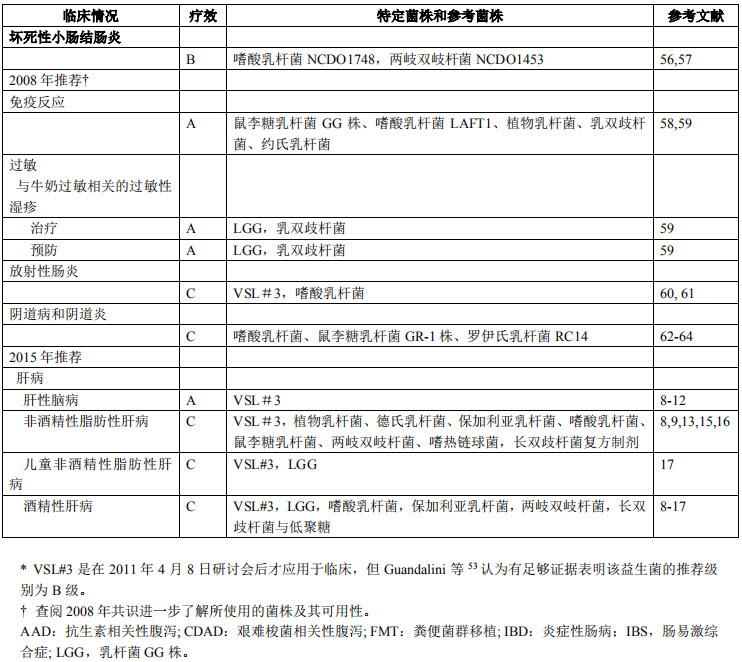
我们知道,指南和共识是临床实践的重要参考标准,也是规避益生菌相关不良反应最佳盾牌,但该共识同时指出“益生菌制剂的选择应该在询证医学的基础上进行个体化治疗”。这句话很拗口,很官方,似乎每个指南都可以套用,但如果能理解这句话,则在临床上处理类似的问题将大有裨益。为什么呢?要回答这个问题,我们首先得问另外一个问题:为什么以前提倡询证医学而近年来转向提倡精准医学?
指南和共识,都是根据大样本大数据来统计和分析的,体现的事物的共性,只有抓住事物的共性才不会偏离正确的轨道太远。传统观点认为,按照循证医学办事是一个医生最基本的素养,也是规避个体偏见而犯错的不二法则。但经过大量的实践发现,仅仅依据共识和指南依然治不好病,相反一些专家跳出指南的大胆尝试反而最后取得良好的疗效。然而,由于伦理和样本量的限制,这种疗效并无法通过统计学抑或说循证医学的方法来让大家认可。如此,跳出指南的做法早期被人攻击,直到后来人们发现该方法屡试不爽抑或达到统计学要求时,才为人所接受。其实,如果你长期从事某个专业,经过一段时间的摸爬滚打,要做到严格依据指南办事并非难事。但是,如何在立足指南的基础上,结合临床实际情况,做出正确的判断和实际,这是专家和我们普通医生的区别的关键。因此,你可能会发现,许多专家经常突破常规而“一语惊人”。
一直以来,循证医学最大的诟病在于将所有患者一视同仁,“一刀切”而不是“两点论”,这样的做法显然不符合辩证唯物主义的观点,因为只看到事物的共性而忽视了事物的个性。所以,后来提出了“精准医学”,精准医学讲起来高大上,实际上就是凸显事物的“个性”,就是立足事物共性的基础上区分出个性。如此,才能做到真正的辨证论治和个体化治疗。
言归正传,从我们益生菌共识来看,益生菌如果应用于正常人或者无高危因素的患者的时候,总体来说是比较安全的,且不必过分较真应用哪一类菌种。细心的你可能发现,益生菌的使用公司中的A类证据多半是疾病的非活动状态(缓解期或预防)或不严重的疾病,而C类证据多见于疾病的活动期或严重疾病。我们在谈论益生菌可能导致严重的感染甚至致死的时候,提出严重不良反应主要见于免疫力低下的重症患者及早产儿或有高危因素的患者等。这种提法正是基于:遵循事物共性的基础上,也不能忽视事物的个性。
参考文献
[1]刘菲, 郝萱语, 李东阳. 益生菌在临床应用中的毒副作用研究进展[J].山东医药,2016,56(20):106-108. DOI: 10.3969/j.issn.1002-266X.2016.20.042.
[2]江学良. 益生菌临床应用的共识与实践[J].中华消化病与影像杂志(电子版),2016,6(4):145-149. DOI: 10.3877/cma.j.issn.2095-2015.2016.04.001.
[3]Therapeutical use of probiotic formulations in clinical practice[J]. Clin Nutr, 2010,29(6):701-725. DOI: 10.1016/j.clnu.2010.05.004.
[4]Probiotic use in clinical practice: what are the risks?[J]. Am J Clin Nutr, 2006,83(6):1256-1264; quiz 1446-1447.
标签: 肠道菌群






